1. คืออะไร?
HHT เป็นโรคพันธุกรรมที่ทำให้หลอดเลือดมีโครงสร้างผิดปกติ โดยเฉพาะในส่วนของหลอดเลือดฝอย ส่งผลให้เกิด telangiectasia (จุดแดงจากหลอดเลือดฝอยขยายผิดปกติ) และ AVMs (arteriovenous malformations) ซึ่งเป็นการเชื่อมต่อผิดปกติระหว่างหลอดเลือดแดงกับหลอดเลือดดำโดยไม่มีเส้นเลือดฝอยคั่นกลาง
โรคนี้อาจก่อให้เกิดเลือดออกบ่อย โดยเฉพาะ เลือดกำเดาไหล, เลือดออกในทางเดินอาหาร และอาจทำให้เกิดภาวะแทรกซ้อนร้ายแรง เช่น เลือดออกในสมองหรือปอด
2. พบบ่อยแค่ไหน?
- พบประมาณ 1 ใน 5,000–8,000 คน
- อาการเริ่มปรากฏได้ตั้งแต่ วัยเด็กถึงวัยผู้ใหญ่ตอนต้น
- พบได้ทั้งชายและหญิง
3. พบตรงไหนของร่างกาย?
- เยื่อบุและผิวหนัง: จุดแดงเล็ก ๆ คล้ายแมงมุมบน
- ริมฝีปาก ลิ้น จมูก ใบหน้า นิ้วมือ
- มีลักษณะเป็นจุดแดง / ม่วง / น้ำเงิน ขนาดเล็ก (< 5 มม.)
- ไม่เจ็บ ไม่นูน แต่เลือดออกได้ง่าย
- ริมฝีปาก ลิ้น จมูก ใบหน้า นิ้วมือ
- ปอด สมอง ตับ และทางเดินอาหาร:
- AVMs ในอวัยวะภายใน → เสี่ยงต่อเลือดออกหรือภาวะแทรกซ้อนเฉียบพลัน
- AVMs ในอวัยวะภายใน → เสี่ยงต่อเลือดออกหรือภาวะแทรกซ้อนเฉียบพลัน
4. วินิจฉัยอย่างไร?
- Curaçao Criteria:
- เลือดกำเดาไหลซ้ำ ๆ โดยไม่มีสาเหตุ
- Telangiectasia หลายตำแหน่ง
- AVMs ในปอด สมอง ตับ หรือลำไส้
- สมาชิกในครอบครัวมี HHT
- เลือดกำเดาไหลซ้ำ ๆ โดยไม่มีสาเหตุ
- หากมีครบ ≥3 ข้อ → วินิจฉัยเป็น HHT
- ตรวจเพิ่มเติม:
- MRI / CT scan: ค้นหา AVMs ภายใน
- Ultrasound Doppler: ตรวจ AVM ในตับ
- Echocardiogram with bubble study: ตรวจ AVM ในปอด
- ตรวจพันธุกรรม: หา mutation ในยีน ENG, ACVRL1, SMAD4
- MRI / CT scan: ค้นหา AVMs ภายใน
5. ภาวะแทรกซ้อน
- เลือดกำเดา: พบใน >90% ของผู้ป่วย
- โลหิตจางจากการเสียเลือดเรื้อรัง
- AVM ในปอด: อาจทำให้เกิด ภาวะออกซิเจนต่ำ, โรคหัวใจ, หลอดเลือดสมองอักเสบ
- AVM ในสมอง: เสี่ยง เลือดออกในสมอง, ชัก
- AVM ในตับ: อาจเกิด หัวใจล้มเหลวหรือความดันในหลอดเลือดตับสูง
- เลือดออกในทางเดินอาหาร: พบมากในผู้สูงอายุ (>60 ปี)
6. การรักษา
(ไม่สามารถรักษาให้หายขาด แต่สามารถควบคุมอาการและป้องกันภาวะแทรกซ้อนได้)
6.1 รักษาเลือดกำเดา
- ยาทาเฉพาะที่ เช่น timolol, estrogen cream
- เลเซอร์ในโพรงจมูก (Pulsed Dye Laser, KTP laser):
- ช่วยจี้ telangiectasia ให้ฝ่อลง
- ทำซ้ำได้ทุก 3–6 เดือน
- ต้องดมยาหรือไม่?: ใช้ยาชาเฉพาะที่ หรือวางยาสลบในเด็ก
- ช่วยจี้ telangiectasia ให้ฝ่อลง
- การผ่าตัดปิดจมูกบางส่วน (Young’s procedure) ในรายที่เลือดกำเดารุนแรงและดื้อการรักษา
6.2 รักษา AVMs
- Embolization (การอุดหลอดเลือด):
- ใช้สารหรือคอยล์อุดรูเชื่อมระหว่างหลอดเลือดแดง-ดำ
- ทำภายใต้ CT/fluoroscopy โดยแพทย์รังสีร่วมรักษา
- ต้องดมยาสลบ
- ผลข้างเคียง: ปวดเฉพาะที่, มีโอกาสกลับมาเป็นซ้ำ
- ใช้สารหรือคอยล์อุดรูเชื่อมระหว่างหลอดเลือดแดง-ดำ
- Stereotactic Radiosurgery:
- ใช้รังสีพลังสูง (เช่น gamma knife) เพื่อทำลาย AVM ในสมองที่ผ่าตัดไม่ได้
- อาจต้องรอ 2–3 ปีเพื่อให้ AVM ฝ่อ
- ใช้รังสีพลังสูง (เช่น gamma knife) เพื่อทำลาย AVM ในสมองที่ผ่าตัดไม่ได้
- การผ่าตัด:
- ใช้ในกรณีที่ AVM อยู่ลึกหรือมีเลือดออกเฉียบพลัน
- ใช้ในกรณีที่ AVM อยู่ลึกหรือมีเลือดออกเฉียบพลัน
- การส่องกล้องลำไส้:
- ในกรณีที่มีเลือดออกทางเดินอาหาร → ใช้เลเซอร์หรือคลิปห้ามเลือด
- ในกรณีที่มีเลือดออกทางเดินอาหาร → ใช้เลเซอร์หรือคลิปห้ามเลือด
6.3 การรักษาด้วยยา
- Bevacizumab (Avastin):
- ยายับยั้ง VEGF ช่วยลดการสร้างหลอดเลือดผิดปกติ
- ใช้ในรูปแบบฉีดเข้าหลอดเลือดดำ หรือพ่นจมูก
- ผลข้างเคียง: ความดันโลหิตสูง, ไตอักเสบ, แผลหายช้า
- มีงานวิจัยสนับสนุน ในผู้ป่วย HHT ที่มีเลือดกำเดาและ AVM ในตับ/ลำไส้
- ยายับยั้ง VEGF ช่วยลดการสร้างหลอดเลือดผิดปกติ
- Tranexamic Acid:
- ยาลดการละลายลิ่มเลือด → ช่วยลดเลือดออก
- ใช้รับประทานวันละ 2–3 ครั้ง
- ยาลดการละลายลิ่มเลือด → ช่วยลดเลือดออก
7. กลุ่มอาการที่เกี่ยวข้อง
HHT + Juvenile Polyposis Syndrome (JPS/HHT overlap):
- เกิดจากการกลายพันธุ์ของ SMAD4
- ทำให้มีทั้ง AVMs และ ติ่งเนื้อในลำไส้ใหญ่
- Polyp = เนื้องอกขนาดเล็กในเยื่อบุลำไส้ → หากจำนวนมากเสี่ยงกลายเป็นมะเร็ง
- จำเป็นต้อง ตรวจลำไส้ใหญ่เป็นประจำ (colonoscopy)
8. ข้อมูลพันธุกรรม
- ถ่ายทอดแบบ autosomal dominant
- โอกาสถ่ายทอดไปยังลูก = 50%
- ยีนที่เกี่ยวข้อง:
- ENG → AVM ในปอด
- ACVRL1 → AVM ในตับ
- SMAD4 → AVM + ติ่งเนื้อลำไส้
- ENG → AVM ในปอด
9. สิ่งที่ครอบครัวควรเก็บข้อมูล และการดูแล
- จดบันทึกอาการเลือดกำเดา, ความถี่ ปริมาณ
- ตรวจร่างกายประจำปี: oxygen saturation, echocardiogram, MRI brain
- ตรวจเลือดประจำ: CBC, ferritin, การทำงานของตับ/ไต
- ตรวจ AVM ในปอดทุก 3–5 ปี และเมื่อมีอาการผิดปกติ
- ตรวจ colonoscopy ในผู้ป่วยกลายพันธุ์ SMAD4
10. Gallery
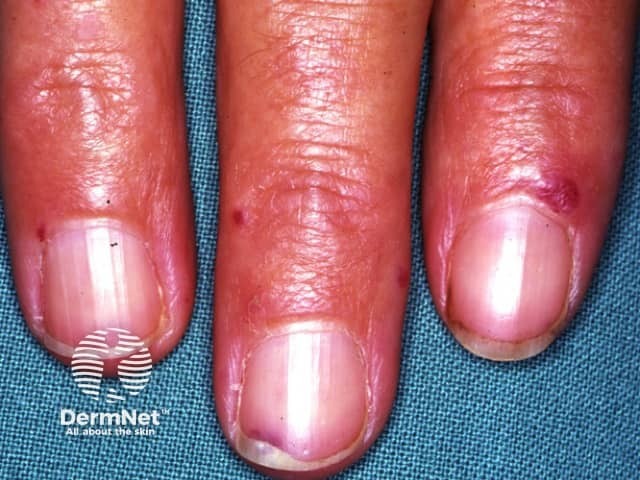
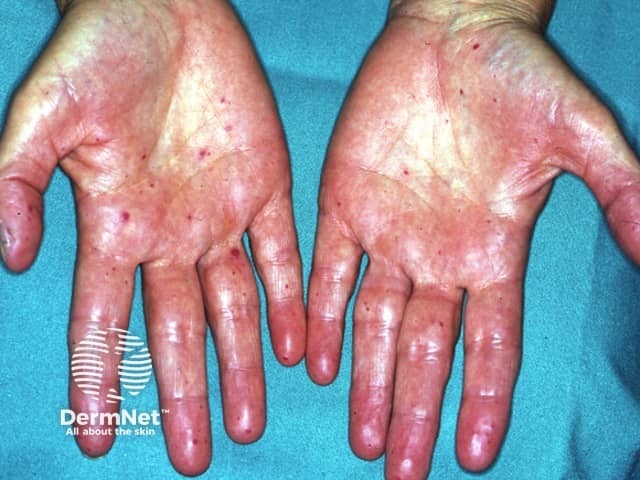
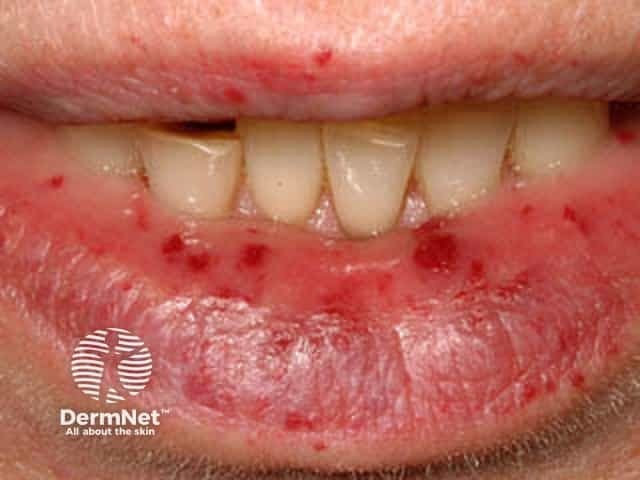
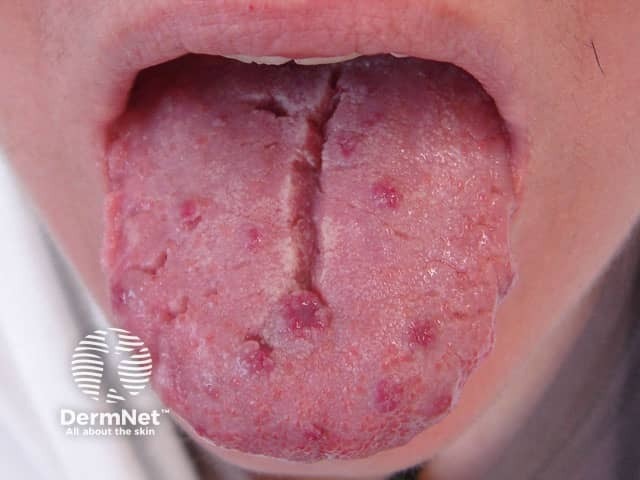
telangiectasia ที่ริมฝีปาก ลิ้น นิ้วมือ
ภาพจาก DermNet https://dermnetnz.org/topics/hereditary-haemorrhagic-telangiectasia

