1. คืออะไร?
Blue Rubber Bleb Nevus Syndrome (BRBNS) คือภาวะความผิดปกติของหลอดเลือดดำที่หายากมาก มีลักษณะเฉพาะคือการเกิดตุ่มหรือก้อนของหลอดเลือดดำผิดปกติหลายแห่ง ทั้งบนผิวหนังและภายในร่างกาย โดยเฉพาะ ระบบทางเดินอาหาร
คำว่า “blue rubber bleb” มาจากลักษณะของรอยโรคที่:
- สีน้ำเงินเข้มหรือม่วง
- นูนและยืดหยุ่นคล้ายยาง
- สามารถยุบตัวได้เมื่อกด
รอยโรคที่ผิวหนังมักไม่อันตราย แต่รอยโรคในทางเดินอาหารอาจทำให้เกิดเลือดออกเรื้อรังและภาวะโลหิตจางได้
2. พบบ่อยแค่ไหน?
พบได้ น้อยมาก โดยมีรายงานทั่วโลกเพียงไม่กี่ร้อยราย ส่วนใหญ่เป็นการเกิดขึ้นเอง (sporadic) ไม่ได้ถ่ายทอดทางพันธุกรรม
บางกรณีอาจเกิดจากการกลายพันธุ์ของยีน TEK (TIE2 gene) ซึ่งเกี่ยวข้องกับการพัฒนาและการคงสภาพของหลอดเลือด
3. พบตรงไหนของร่างกาย?
- ผิวหนัง:
- มักเริ่มสังเกตเห็นตั้งแต่เด็กเล็ก
- พบที่แขน ขา ฝ่ามือ ฝ่าเท้า ลำตัว หรือใบหน้า
- ลักษณะเป็นตุ่มนูนสีม่วง–น้ำเงิน ผิวเรียบ มันวาว
- นุ่มและกดยุบได้ ไม่เจ็บ
- มักเริ่มสังเกตเห็นตั้งแต่เด็กเล็ก
- ระบบทางเดินอาหาร:
- พบได้ตั้งแต่หลอดอาหารจนถึงลำไส้ใหญ่
- อาจมีเลือดออกในลำไส้เรื้อรัง → ทำให้เกิดภาวะโลหิตจาง
- พบได้ตั้งแต่หลอดอาหารจนถึงลำไส้ใหญ่
- อื่น ๆ:
- กล้ามเนื้อ, ตับ, ม้าม, สมอง (พบได้น้อย)
- กล้ามเนื้อ, ตับ, ม้าม, สมอง (พบได้น้อย)
4. วินิจฉัยอย่างไร?
- ตรวจร่างกาย:
- ตุ่มสีม่วง-น้ำเงินที่ผิวหนัง สามารถยุบตัวได้เมื่อกด
- ตุ่มสีม่วง-น้ำเงินที่ผิวหนัง สามารถยุบตัวได้เมื่อกด
- ส่องกล้องทางเดินอาหาร (endoscopy):
- เพื่อตรวจหารอยโรคในทางเดินอาหารที่อาจเป็นต้นเหตุของเลือดออก
- เพื่อตรวจหารอยโรคในทางเดินอาหารที่อาจเป็นต้นเหตุของเลือดออก
- MRI หรือ CT scan:
- ดูตำแหน่งและขอบเขตของรอยโรคภายใน
- ดูตำแหน่งและขอบเขตของรอยโรคภายใน
- การตรวจพันธุกรรม (กรณีสงสัย):
- ตรวจยีน TEK/TIE2 หากมีประวัติครอบครัวหรือรอยโรคหลายตำแหน่ง
- ตรวจยีน TEK/TIE2 หากมีประวัติครอบครัวหรือรอยโรคหลายตำแหน่ง
5. ภาวะแทรกซ้อน
- เลือดออกในทางเดินอาหารเรื้อรัง ทำให้เกิดภาวะโลหิตจาง
- ปวดหรือไม่สบาย จากรอยโรคที่อยู่ลึกหรือกดทับเนื้อเยื่อ
- แผลหรือการติดเชื้อ หากตุ่มที่ผิวหนังเกิดบาดเจ็บ
- ภาวะลำไส้อุดตันหรือลำไส้กลืนกัน (intussusception)
6. การรักษา
(ยังไม่มีวิธีรักษาหายขาด เป้าหมายคือควบคุมอาการและป้องกันภาวะแทรกซ้อน)
6.1 การรักษาแบบประคับประคอง
- ให้ธาตุเหล็กหรือถ่ายเลือดในผู้ที่มีโลหิตจาง
6.2 การรักษาเฉพาะที่
ผ่าตัดรอยโรคที่มีอาการชัดเจน
- โดยเฉพาะรอยโรคในลำไส้ที่มีเลือดออกบ่อยหรือมีขนาดใหญ่
Sclerotherapy (ฉีดยาทำลายหลอดเลือดผิดปกติ)
- เช่น polidocanol หรือ sodium tetradecyl sulfate (STS)
- มีรายงานว่าได้ผลดีในการลดขนาดรอยโรคที่ผิวหนังและลดอาการปวดฃฃฃฃฃฃ
เลเซอร์ Nd:YAG หรือ Pulsed Dye Laser
- ใช้ลดสีและขนาดของตุ่มบนผิวหนัง
- ปลอดภัยในผู้ป่วยเด็ก และได้ผลดีในรอยโรคที่อยู่ตื้นบนผิวหนัง
6.3 การรักษาด้วยยา
Sirolimus (mTOR inhibitor)
- มีการศึกษาแสดงว่า:
- ช่วยลดจำนวนและขนาดของรอยโรค
- ลดเลือดออกจากทางเดินอาหาร
- ลดความถี่ในการถ่ายเลือด
- ช่วยลดจำนวนและขนาดของรอยโรค
- เป็นทางเลือกใหม่ที่มีผลข้างเคียงต่ำและได้ผลในหลายราย
งานวิจัยที่สนับสนุน:
- Martínez-Cuesta A. Rapamycin in treatment of Blue Rubber Bleb Nevus Syndrome. Actas Dermosifiliogr. 2014
อ่านบทความ
7. กลุ่มอาการที่เกี่ยวข้อง
- Glomuvenous Malformation (GVM): หลอดเลือดดำผิดปกติแบบเจาะจงบริเวณ
- Maffucci Syndrome: เนื้องอกกระดูก + หลอดเลือดผิดปกติ
- Klippel-Trenaunay Syndrome (KTS): ปานแดง, เส้นเลือดขอด, แขน/ขายาวไม่เท่ากัน
8. ข้อมูลพันธุกรรม
- ยีนที่เกี่ยวข้องคือ TEK (TIE2 gene)
- ส่วนใหญ่เกิดแบบ sporadic (ไม่ได้ถ่ายทอด)
- มีบางรายที่ถ่ายทอดแบบยีนเด่น autosomal dominant (ถ้ามีพ่อหรือแม่เป็นโรค ลูกมีโอกาส เกิดโรค 50% ในทุกการตั้งครรภ์)
9. สิ่งที่ครอบครัวควรเก็บข้อมูล และการดูแล
- ถ่ายภาพรอยโรคเป็นระยะ (ทุก 3–6 เดือน)
- สังเกตเลือดออกจากอุจจาระ (ถ่ายดำ, ถ่ายปนเลือด)
- สังเกตภาวะโลหิตจาง (หน้าซีด เหนื่อยง่าย ใจสั่น)
- หลีกเลี่ยงการกระแทกบริเวณที่มีตุ่ม
- ติดตามกับกุมารแพทย์หรือแพทย์เฉพาะทางหลอดเลือด
- หากใช้ sirolimus ควรตรวจเลือดตามคำแนะนำของแพทย์
10. Gallery
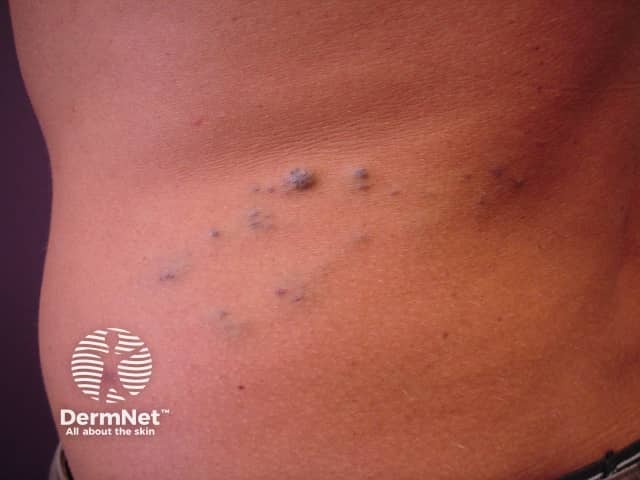
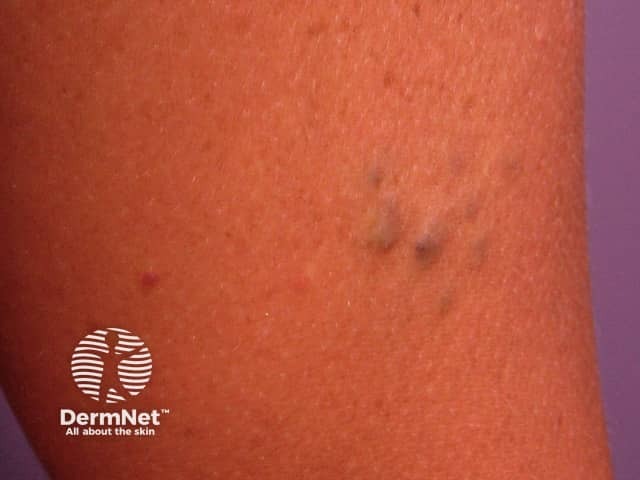
ภาพจาก DermNet : https://dermnetnz.org/topics/skin-manifestations-of-gastrointestinal-disease

